Arthrose, der zunehmende Gelenkverschleiß hat sich in den letzten Jahrzehnten zum „Volksleiden“ entwickelt. Nicht nur alte und ältere Patientinnen und Patienten sind betroffen, sondern auch jüngere, häufig sportlich aktive Personen, zum Beispiel als Folge von Verletzungen.
Arthrose? Was sind die Ursachen?
Bei einer Arthrose finden sich immer entzündliche Prozesse in den Gelenken.
Die Gründe für die Arthroseentwicklung sind multifaktoriell. Entzündliche Vorgänge spielen jedoch immer eine tragende Rolle, die degenerative Stoffwechselprozesse bedingen und unterhalten. Schmerzhafte Funktionseinschränkungen und ein Umbau von Gelenkstrukturen sind die Konsequenz.
Ziel muss es deshalb sein, Entzündungen zu hemmen, Schmerzen zu lindern und die funktionelle Integrität des Gelenkes zu erhalten.
Die klassische Orthopädie setzt auf eine symptombasierte Therapie, greift auf entzündungshemmende Medikamente wie Ibuprofen und Diclofenac zurück und nutzt Kortisoninfiltrationen. Doch diese Therapieansätze sind häufig mit komplikationsreichen, nicht zu unterschätzenden Konsequenzen und Nebenwirkungen verbunden.
Sollte daher nicht eine regenerative, kurative nebenwirkungsärmere Medizin präferiert werden, sofern die Möglichkeit hierzu besteht?
Orthobiologika und Orthopädie? Wie passt das zusammen?
Die Sportmedizin und der Spitzensport greifen schon seit längerem auf alternative Behandlungsoptionen zurück, die sich erfreulicherweise seit einigen Jahren auch in der Orthopädie als wirkungsvolle und doch signifikant nebenwirkungsärmere Therapiemethoden etablieren, sodass eine zunehmende Biologisierung der Therapieansätze beobachtet werden kann.
Orthobiologika sind Produkte, die physiologische Aktivitäten durch immunmodulierende Prozesse beeinflussen. Sie wirken in entzündlichen Geweben entzündungshemmend und können, das ist ihr entscheidender Vorteil, über die Aktivierung von Wachstumsfaktoren gewebeerhaltend agieren und Reparaturen fördern [1].
Im Folgenden möchte ich Ihnen gerne zwei Therapiemethoden vorstellen.
-
Therapie mit Hyaluronsäure
Die intraartikuläre Hyaluronsäure-Injektion, also die Verabreichung von Hyaluronsäure in ein Gelenk, zur symptomatischen Behandlung von Arthrose, stellte lange eine umstrittene Therapieoption dar. Inzwischen konnten jedoch neuere Studien und Metaanalysen einen signifikanten therapeutischen Nutzen und eine relevante Schmerzlinderung aufzeigen.
Beispielsweise wurde sie als wichtige Therapieoption in die Leitlinie der Kniegelenksarthrose (Gonarthrose) der Deutschen Gesellschaft für Orthopädie und Unfallchirurgie aufgenommen und für die Fälle empfohlen, in denen entzündungshemmende Medikamente wie Ibuprofen oder Diclofenac nicht eingesetzt werden können oder nicht ausreichend wirksam sind [2]. Hierbei ist die Hyaluronsäure mehr als nur ein „Schmiermittel“ für das Gelenk, als das sie lange verschrien war.
Bedeutung der Hyaluronsäure für unsere Gelenke
Hyaluronsäure ist ein wichtiger Bestandteil unseres Gelenkknorpels, der nur zu ca. 5% aus Chondrozyten, also Knorpelzellen besteht. Diese sind in eine extrazelluläre Matrix eingebunden, die sich überwiegend aus Wasser (ca. 70%), aber auch aus Kollagenen, Proteoglykanen und eben Hyaluronsäure zusammensetzt. Auch in unserer Gelenkflüssigkeit, der Synovialflüssigkeit, kommt Hyaluronsäure hochkonzentriert vor. Für unsere Gelenke ist sie ein essenzieller Faktor mit rheologischen (gleit-) und stoßabsorbierenden Eigenschaften, wodurch Knorpelschädigungen und Abnutzungen minimiert werden [3-5]. Des Weiteren kann applizierte Hyaluronsäure über die Interaktion mit zellulären Rezeptormolekülen (CD44) unsere Gelenkschleimhaut die erneute, körpereigene Hyaluronsäure-Bildung initiieren und hat antientzündliche und zellprotektive Eigenschaften [5-8].
Besonderheiten der Hyaluronsäure
Zu beachten ist, dass Hyaluronsäure nicht gleich Hyaluronsäure ist. Es gibt eine Vielzahl von unterschiedlichen Produkten am Markt, die sich in ihrem Ursprung (fermentative oder avianische (tierische) Herstellung), der Verarbeitung (niedrig-, mittel-, hochmolekular) [4, 6, 9] und einer unterschiedlichen Verkettung bzw. Quervernetzung erheblich unterscheiden [2]. Eine höhere Quervernetzung verbessert hierbei die physikalischen Eigenschaften der Hyaluronsäure und der enzymatische Abbau im Gelenk erfolgt langsamer [10]. Bei ausgeprägten Gelenkentzündungen verhält sich die Konsistenz jedoch invers zum pH-Wert im Gelenk. Sie wird zähflüssiger, weshalb bei starken Entzündungen von einer hohen Quervernetzung und einem hohen Molekulargewicht abgeraten wird, um kein Steifigkeitsgefühl im Gelenk zu generieren [5]. In Abhängigkeit der Quervernetzung variiert auch die empfohlene Applikationsfrequenz zwischen 1 bis 5-mal. Nach 6-12 Monaten ist in der Regel eine Auffrischung notwendig.
Eine gezielte und individuelle Auswahl der zu injizierenden Hyaluronsäure ist daher eine Voraussetzung, um das positive, krankheitsmodifizierende Potential in Gänze ausschöpfen zu können.
Seit kurzem gibt es im Übrigen eine Hyaluronsäure auf dem Markt, die auch bei Meniskusverletzungen eine Zulassung erhalten hat.
-
Therapie mit Plättchen-reichem Plasma
Die „Eigenbluttherapie“ mit Plättchen-reichem Plasma – PRP (engl: Platelet-Rich Plasma), ist eine körpereigene, biologische Therapieform.
Unser Blut enthält verschiedenste lebende Zellen. Eine Zellart sind die Thrombozyten, auch Blutplättchen (engl. platelet) genannt. Beim Plättchen-reichem Plasma handelt es sich um Blutplasma, das eine zwei- bis dreifache Thrombozytenkonzentration aufweist.
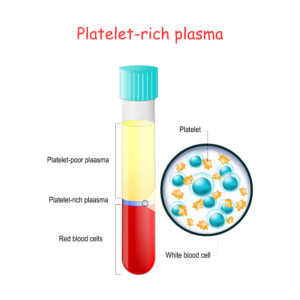
Hierzu müssen Ihnen, wie bei einer normalen hausärztlichen Blutabnahme, ca. 15 ml Blut (1 Röhrchen) abgenommen werden.

Durch eine anschließende 5-minütige Zentrifugation werden die Blutbestandteile voneinander getrennt, sodass Thrombozyten- bzw. Plättchen-reiches Plasma entsteht. Thrombozyten sind zuständig für die Hämostase, also die Blutgerinnung und bilden die Grundlage für den Beginn der Wundheilung. Nach der Injektion in ein Gelenk oder in ein verändertes Gewebe erfolgt die unmittelbare Wirkung durch die Degranulation von Thrombozyten. Vitale Wachstumsfaktoren werden hierbei freigesetzt und für die Heilung notwendige Zellen angezogen und in ihrer Aktivität stimuliert.
Besonderheiten Plättchen-reichen Plasmas
Folgende Wachstumsfaktoren sind im Plättchen-reichen Plasma nachweisbar:
- TGF-beta: extrazelluläre Matrix-Bildung, fördert Zellwachstum, Gefäßneubildung, reguliert den Stoffwechsel der Knochenzellen
- PDGF-AB: stimuliert Zellwachstum, Fibroblasten-Chemotaxis, fördern die Blutbahnbildung und die Bildung von Epithelien und Granulationsgewebe
- FGF: regt Fibroblasten an
- IGF-1: fördert Kollagensynthese, Zellproliferation, Fibroblastenmigration
- VEGF: stimuliert Endothelzellproliferation und Migration
- EGF: fördert Angioneogenese, reguliert extrazelluläre Matrixregeneration, stimuliert Fibroblastenmigration und Regeneration
Zusammenfassend wird das Zellwachstum und die Differenzierung angeregt, die Angioneogenese sowie Kollagen- und Hyaluronsäurebildung stimuliert, antientzündliche Eigenschaften aktiviert, der Knorpelabbau verlangsamt sowie Selbstheilungsprozesse angeregt und eingeleitet.
Anwendungsgebiete von Orthobiologika
Initial konnten bereits vor ca. 40 Jahren in der Herzchirurgie, Zahnmedizin und Implantologie erste Erfolge mit der PRP-Therapie gefeiert werden.
In den vergangenen Jahren rückte diese körpereigene, nebenwirkungsarme Therapieoption durch kontinuierliche Forschung und Weiterentwicklung zunehmend in den Fokus und findet mittlerweile Anwendung bei:
- Arthrosen der Extremitäten (z.B. Schulter-, Hüft- und Kniegelenksarthrosen, etc.)
- Degenerationen der Wirbelsäule
- Sehnenansatzreizungen und Verletzungen
- Patellaspitzen-Syndrom, Tennis- und Golfer-Ellenbogen (Epicondylitis humeri radialis bzw. ulnaris, Fersensporn, Achillessehenentzündung
- Sehnenrisse (z.B. Rotatorenmanschettenruptur)
- Muskelverletzungen
- Muskelfaser- oder Muskelbündelrisse
- Schleimbeutelentzündungen
- Wundheilungsstörungen
- Diversen Sportverletzungen
- Frakturen und verzögerter oder nicht regelhafter Knochenheilung (Pseudarthrosen)
Therapieablauf
- In der Regel erfolgen 3-5 Anwendungen im Abstand von ca. einer Woche. Eine Auffrischung ist nach 6-12 Monaten zu erwägen. Nach den Injektionen kann es ggf. zu einer Anfangsverschlechterung kommen. Dies stellt eine normale Reaktion dar, die spätestens nach 24-48h sistiert.
Zu beachten gilt, dass zwischen einer möglichen Kortisoninjektion und einer PRP-Behandlung ca. 4 Wochen liegen sollten.
Auch eine zeitgleiche NSAR- (Ibuprofen, Diclofenac, Etoricoxib, etc.) Aspirin- und ASS-Einnahme sollte vermieden werden, da sie unter Umständen Einfluss auf die Thrombozyten-Vitalität haben kann und den Therapieerfolg reduzieren könnte. Drei Tage vor der PRP Behandlung (besser 7-10 Tage) sollte eine entsprechende Medikation pausiert sein.
Studienlage
Krankenkassen übernehmen nicht durchgehend die Kosten für eine entsprechende Therapie und verweisen wiederholt auf die suboptimale Anzahl an gut konzipierten Studien. Doch hat sich die Studienlage in den letzten Jahren elementar verbessert, sodass es aktuell ca. 81.000 wissenschaftliche Publikationen zu diesem Thema gibt und es wahrscheinlich eines der am intensivsten erforschten regenerativen Behandlungskonzepte darstellt.
Orthobiologische, innovative Therapieverfahren zeigen, bezogen auf einen Gelenkverschleiß, das größte Verbesserungspotential bei leichten bis mittelgradigen Arthrosen (Grad I-III von IV). Zunehmend werden auch Kombinationen von Hyaluronsäure- und PRP-Anwendungen vorgenommen, um die positiven Aspekte des jeweiligen Präparates gewinnbringend in der Behandlung zu nutzen.
Orthobiologika allein reichen nicht aus
Obwohl in den neuen orthobiologischen Therapieansätzen ein unglaubliches Potential liegt, muss doch auch deutlich kommuniziert werden, dass eine Injektionstherapie allein, in der Regel nicht zu einer Heilung oder Behebung der zu Grunde liegenden Ursachen führt.
Sie muss als ein wichtiger und sinnvoller Baustein in einem multimodalen therapeutischen Gesamtkonzept eingebettet sein und um eine Bewegungs- und optimalerweise auch Ernährungstherapie ergänzt werden.
Blogbeiträge zum Thema Ernährung:
Literatur:
- Marx, R.E., Platelet-rich plasma (PRP): what is PRP and what is not PRP? Implant Dent, 2001. 10(4): p. 225-8.
- Stöve, J. S2k-leitlinie gonarthrose. 2018; Available from: https://www.awmf.org/uploads/txszleitlinien=033 − 004lS2kGonarthrose2018−011 − verlaengert:pdf:.
- Bahrami, M.H., et al., Efficacy of single high-molecular-weight versus triple low-molecular-weight hyaluronic acid intra-articular injection among knee osteoarthritis patients. BMC Musculoskelet Disord, 2020. 21(1): p. 550.
- Hummer, C.D., et al., High molecular weight Intraarticular hyaluronic acid for the treatment of knee osteoarthritis: a network meta-analysis. BMC Musculoskelet Disord, 2020. 21(1): p. 702.
- Snetkov, P., et al., Hyaluronic Acid: The Influence of Molecular Weight on Structural, Physical, Physico-Chemical, and Degradable Properties of Biopolymer. Polymers (Basel), 2020. 12(8).
- Altman, R.D., et al., Product Differences in Intra-articular Hyaluronic Acids for Osteoarthritis of the Knee. Am J Sports Med, 2016. 44(8): p. 2158-65.
- Bayer, I.S., Hyaluronic Acid and Controlled Release: A Review. Molecules, 2020. 25(11).
- Gigis, I., et al., Comparison of two different molecular weight intra-articular injections of hyaluronic acid for the treatment of knee osteoarthritis. Hippokratia, 2016. 20(1): p. 26-31.
- Phillips, M., et al., Differentiating factors of intra-articular injectables have a meaningful impact on knee osteoarthritis outcomes: a network meta-analysis. Knee Surg Sports Traumatol Arthrosc, 2020. 28(9): p. 3031-3039.
- Lindqvist, U., et al., Elimination of stabilised hyaluronan from the knee joint in healthy men. Clin Pharmacokinet, 2002. 41(8): p. 603-13.


Vielen Dank für diesen Beitrag zum Thema Kortisonfreie Medizin. Ich informiere mich gerade über Eigenbluttherapie und bin auf diesen Beitrag gestoßen. Interessant, dass Orthobiologische, innovative Therapieverfahren, bezogen auf einen Gelenkverschleiß, das größte Verbesserungspotential bei leichten bis mittelgradigen Arthrosen zeigen.
Vielen Dank für diesen Beitrag zum Thema Hyaluronsäure. Ich informiere mich gerade viel über die Eigenbluttherapie. Interessant, dass Hyaluronsäure ein wichtiger Bestandteil unseres Gelenkknorpels ist.